Thông tin trên được chia sẻ tại Hội nghị Ký sinh trùng toàn quốc vừa diễn ra tại TP.HCM. Theo PGS BS Đỗ Duy Cường, Trung tâm Bệnh nhiệt đới, Bệnh viện Bạch Mai, hai ca tử vong đều bị đái tháo đường, từng mắc COVID-19, nhập viện khi mặt sưng đau, mất thị lực, hoại tử xoang hàm. Kết quả sinh thiết cho thấy bệnh nhân nhiễm nấm Mucormycosis hay còn gọi là bệnh nấm đen.
Nấm đen là bệnh gì?
Mucormycosis là bệnh nhiễm trùng nấm nghiêm trọng, hiếm gặp, do nấm mốc Mucormycetes gây ra. Nấm này sống trong khắp môi trường như đất, không khí, các chất hữu cơ thối rữa như lá, phân trộn, gỗ mục nát…
Nấm xâm nhập vào cơ thể khi hít phải bào tử nấm hoặc qua vết cắt, trầy xước trên da. Nấm đen thường xảy ra ở người suy giảm miễn dịch, đái tháo đường, dùng corticoid, người bệnh ung thư, cấy ghép tạng, ghép tế bào gốc, quá tải sắt...
Thực tế, nấm Mucormycosis không có màu đen. Nấm xâm nhập vào các mạch máu, làm ảnh hưởng tuần hoàn đến cơ quan ngoại biên, tạo ra các mô chết hay hoại tử. Da, niêm mạc, các mô hoại tử chuyển thành màu đen có thể là nguyên nhân của tên gọi bệnh nấm đen.
Mucormycosis không lây lan từ người sang người, nhưng có tỷ lệ tử vong cao. Phương pháp điều trị là phẫu thuật cắt bỏ mô hoại tử và dùng thuốc kháng nấm amphotericin B. Tỷ lệ nhiễm Mucormycosis trên thế giới dao động từ 0,005 đến 17/1.000.000 dân.
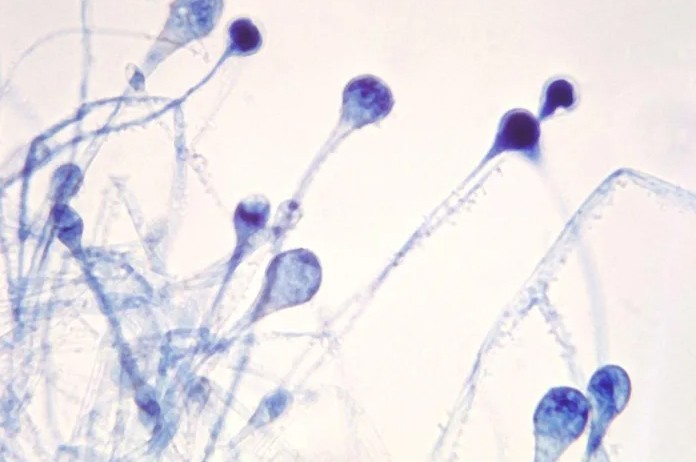
Nấm đen có tỷ lệ tử vong cao
Có 5 dạng lâm sàng ở bệnh nhân nhiễm nấm Mucormycosis: Thứ nhất, nhiễm trùng xoang và não, đây là tổn thương nghiêm trọng nhất. Phổ biến ở người đái tháo đường không kiểm soát, người ghép thận. Bệnh nhân bị sốt, viêm loét hoặc hoại tử mũi, sưng mắt hoặc sưng mặt, giảm thị lực hoặc mù.
Thứ hai, viêm phổi, triệu chứng sốt và ho ra máu, tổn thương đặc trưng là nhồi máu và hoại tử, gây áp-xe phổi.
Thứ ba, nhiễm trùng đường tiêu hóa, gặp ở trẻ nhỏ hoặc trẻ sơ sinh và nhẹ cân, người dùng kháng sinh, phẫu thuật hoặc thuốc ức chế miễn dịch.
Thứ tư, nhiễm trùng da và niêm mạc, gây hoại tử đen, lan rộng và sâu ở các mô.
Thứ năm, nhiễm Mucormycosis lan tỏa, thường gặp ở não, lách, tim và da.
Nếu không được điều trị kịp thời bằng thuốc chống nấm và phẫu thuật cắt bỏ mô hoại tử, Mucormycosis thường gây tử vong. Trước đại dịch, CDC thông báo tỷ lệ tử vong nói chung là 54%.
Một cuộc đánh giá có hệ thống vào năm 2021 đối với tất cả các ca bệnh liên quan đến COVID-19 đã phát hiện ra 101 trường hợp: 82 ca ở Ấn Độ và 19 ca từ các nước còn lại trên thế giới. Trong số những ca này, 31% đã tử vong.
Theo các chuyên gia có khoảng 60% tổng số ca nhiễm nấm xảy ra khi bệnh nhân đang nhiễm SARS-CoV-2 và 40% xảy ra sau khi bệnh nhân hồi phục. Tổng cộng, 80% bệnh nhân bị tiểu đường và 76% đã được điều trị bằng corticosteroid.
Các đường lây truyền nấm đen
Các bằng chứng đã được công bố chỉ ra một số nguồn lây nhiễm tiềm ẩn trong bệnh viện, nhưng nó không đề cập đến bình dưỡng khí, máy làm ẩm hay khẩu trang.
Hai nghiên cứu được công bố lần lượt vào năm 2014 và năm 2016 đề cập đến đến việc sử dụng khăn trải giường bệnh viện từ các tiệm giặt không hợp vệ sinh.
Một đánh giá năm 2009 đã xác định hệ thống thông khí, dụng cụ đè lưỡi bằng gỗ, băng dính và túi hậu môn là những nguồn lây nhiễm khác có thể được đề cập tới. Các nhà nghiên cứu bệnh học tại Đại học Kentucky ở Lexington báo cáo rằng một con đường lây truyền khác có thể là hít phải các bào tử trong bụi từ các công trình xây dựng gần đó hoặc các bộ lọc điều hòa không khí bị ô nhiễm.
Họ cũng nhấn mạnh tầm quan trọng của sự lây nhiễm qua da, ví dụ như qua vết bỏng, vị trí đặt ống thông, vết thương do kim tiêm, vết côn trùng cắn và vết đốt…
Trước đại dịch COVID-19, ít nhất 38 quốc gia trên thế giới đã báo cáo ghi nhận các trường hợp bệnh nhân nhiễm mucormycosis, thường được gọi là nấm đen. Trong đó, Ấn Độ và Pakistan có tỷ lệ cao nhất với khoảng 140 trường hợp nhiễm bệnh/1 triệu người hàng năm - Theo Tổ chức Giáo dục quốc tế về nhiễm nấm. Tuy nhiên, tiến sĩ David Denning thuộc Đại học Manchester (Anh) - một chuyên gia về nhiễm nấm cho biết, các trường hợp nhiễm nấm đen được báo cáo gần đây ở Ấn Độ là "số lượng lớn hơn bất kỳ nơi nào khác trên thế giới" trước đại dịch COVID-19.
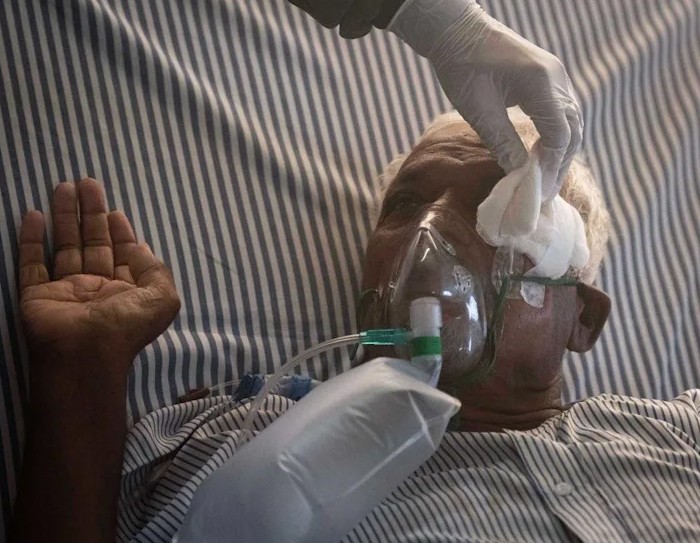
Mối liên hệ giữa nấm đen và COVID-19
Theo một tài liệu nghiên cứu gần đây về các trường hợp mắc COVID-19 trên toàn cầu, có đến 94% trường hợp mắc COVID-19 bị nhiễm nấm bị bệnh tiểu đường. Phần lớn (71%) các trường hợp bị nấm đen được báo cáo là từ Ấn Độ.
Vậy có mối liên hệ giữa bệnh nấm đen với bệnh tiểu đường. Trong số các quốc gia hàng đầu có tỷ lệ mắc bệnh tiểu đường bình quân đầu người cao, những quốc gia khác (ngoài Ấn Độ) đã báo cáo các trường hợp mắc bệnh mucormycosis. Cụ thể, các nước láng giềng của Ấn Độ, Pakistan và Bangladesh, đều có tỷ lệ người mắc bệnh tiểu đường cao trong dân số và đã có các trường hợp được ghi nhận nhiễm mucormycosis nhưng không phải với số lượng đặc biệt lớn.
Đa số người bị nhiễm nấm đen tại Ấn Độ là bệnh nhân đã phục hồi sau khi mắc COVID-19 và là nam giới. Dường như nấm đen tấn công từ 12 đến 18 ngày sau khi người bị mắc COVID-19 hồi phục và đáng chú ý là gây ra tình trạng nguy hiểm đặc biệt đối với những người mắc COVID-19 kèm bệnh lý tiểu đường. Các bác sĩ nói rằng hiện tượng này có liên hệ với steroid được sử dụng để điều trị COVID-19 cho các bệnh nhân.
Các chuyên gia y tế cho rằng việc sử dụng bừa bãi steroid trong một số phương pháp điều trị bằng COVID-19 có thể liên quan đến bệnh nhiễm trùng mucormycosis hoặc các bệnh nhiễm trùng nấm khác. Được biết, hai loại steroid được kê đơn rộng rãi - dexamethasone và methylprednisolone - được sử dụng cho bệnh nhân COVID-19 ở Ấn Độ để giảm viêm do phản ứng miễn dịch của cơ thể.
Tuy nhiên, với việc các bệnh viện và bác sĩ bị choáng ngợp bởi số lượng ca mắc COVID-19 ngày càng tăng, có bằng chứng cho thấy việc sử dụng những steroid trên không có sự giám sát y tế.
Các nhà chức trách Ấn Độ đã cảnh báo chống lại việc tự dùng thuốc như vậy, có thể gây ra những hậu quả có hại nghiêm trọng, bao gồm tăng nguy cơ phát triển bệnh mucormycosis.
Một thử nghiệm tại Anh được tiến hành trên khoảng 2 nghìn bệnh nhân COVID-19 cho thấy dexamethasone giúp giảm tỷ lệ tử vong ở những người bị nhiễm trùng vừa hoặc nặng, nhưng có thể gây hại cho những người bị nhiễm trùng nhẹ. Trên thực tế, một số bang ở Ấn Độ được cho là đã phân phối dexamethasone cùng với bộ dụng cụ cá nhân cho người dân sử dụng tại nhà.
Tại Việt Nam cũng có báo cáo về 3 bệnh nhân tại Bệnh viện Bạch Mai được xác định nhiễm nấm đen Mucormycosis. Hiện chỉ còn 1 phụ nữ đang điều trị, 2 người đàn ông đã tử vong.
Trong khi đó, chùm 11 ca hoại tử xương hàm mặt tại Bệnh viện Chợ Rẫy lại không tìm thấy nấm này. Một số ca bị nhiễm nấm Candida, Aspergilus và vi trùng. Điều kiện thuận lợi cho 2 loại nấm này xâm nhập là người dùng corticoid kéo dài, người suy giảm miễn dịch (như bệnh nhân đái tháo đường)…
Theo các bác sĩ, môi trường xung quanh có nhiều nấm, khi cơ thể bị suy giảm miễn dịch, nấm sẽ tấn công. Việt Nam hiện có đầy đủ các loại thuốc kháng nấm đặc hiệu. Tuy nhiên, bệnh nhân phải điều trị từ 2-3 tuần với kháng nấm truyền tĩnh mạch. Sau đó, điều trị hỗ trợ, duy trì kháng nấm dạng uống từ 3-6 tháng, tùy tình trạng bệnh nhân
Dịch bệnh nấm đen kinh hoàng ở Ấn Độ
Ấn Độ là nước có tỷ lệ nhiễm Mucormycosis cao gấp 80 lần so với các quốc gia khác. Năm 2021, Ấn Độ từng báo cáo hơn 9.000 ca nấm đen. Bệnh thường xảy ra từ 12-18 ngày sau khi khỏi COVID-19. Có khoảng 80% bệnh nhân cần phẫu thuật, nếu xâm lấn vào não, tỷ lệ tử vong lên đến hơn 90%.
Các bệnh nhân nhiễm Mucormycosis tại Ấn Độ có đặc điểm: 78% là nam giới, 80% có bệnh tiểu đường không kiểm soát, 76% bệnh nhân từng mắc COVID-19. Tỷ lệ tử vong trên 30%.
Thời điểm tháng 5/2021, số người nhiễm nấm Mucormycosis tăng vọt, thuốc amphotericin-B trị nấm tại Ấn Độ thiếu đến khủng hoảng. Bác sĩ phải cắt giảm liều lượng thuốc của người này để san sẻ cho người bệnh khác.
Đầu tháng 6/2021, nước láng giềng Nepal của Ấn Độ cũng ghi nhận ca tử vong đầu tiên do nhiễm nấm Mucormycosis. Đây là bệnh nhân nam, 65 tuổi, được chẩn đoán viêm thùy thái dương. Tuy nhiên, người này không mắc COVID-19.













